Aktuelle Meldungen
Aktualisiert: „Leitlinie unterstützt Geriater beim Umgang mit sterbenden älteren Patienten“

(25.06.2020) Der Sterbeprozess von Patienten ist besonders für Geriater ein sehr wichtiges und sensibles Thema. Die S3-Leitlinie „Palliativmedizin für Patienten mit einer nicht-heilbaren Krebserkrankung“, die zu Beginn der Corona-Pandemie in vollständig überarbeiteter Form aktualisiert wurde, soll hier als wertvolle Entscheidungshilfe dienen. Im Rahmen der Leitlinienerstellung hat Professor Reinhard Lindner, Leiter der DGG-Arbeitsgruppe Gerontopsychosomatik sowie Vorsitzender des Wissenschaftsforums Geriatrie, die Teilarbeitsgruppe „Todeswunsch“ geleitet. Im Interview erklärt er, warum die aktualisierte Leitlinie so bedeutend ist, und wie speziell Altersmediziner sie in ihrer täglichen Arbeit anwenden können.
Herr Professor Lindner, wofür brauchen wir diese Leitlinie überhaupt?
Die Leitlinie unterstützt Geriater beim Umgang mit sterbenden älteren Patienten. Es gibt viele schwierige Entscheidungsprozesse in der Palliativmedizin, die erst durch eine zielführende Leitlinie eine wissenschaftliche Grundlage bekommen. Die aktualisierte Leitlinie gibt uns Antworten auf wichtige Fragen. Wie evident sind beispielsweise bestimmte Handlungsabläufe und bestimmte diagnostische Vorstellungen bei der Behandlung schwerstkranker sterbender geriatrisch-palliativer Patienten? Darauf müssen wir vorbereitet sein.
Geben Sie uns ein Beispiel, in dem ein Geriater auf Basis dieser Leitlinie seine Entscheidung revidieren müsste.
Im Rahmen der Leitlinienerstellung habe ich in der AG „Todeswunsch“ mitgewirkt. Sehr viele Geriater und Palliativmediziner haben die Sorge, Todeswünsche aktiv anzusprechen. Sie befürchten, dadurch schlafende Hunde zu wecken. Aus wissenschaftlich-evidenter Sicht ist dem aber überhaupt nicht so – im Gegenteil: Das direkte Ansprechen von Todeswünschen hilft, in ein sehr wichtiges existenzielles Gespräch zu kommen, das auch Entscheidungen in der weiteren Therapie beeinflusst.
Wie wurde die Erstellung der doch sehr umfassende Leitlinie organisiert?
Rund 200 Experten aus etwa 20 Fachgesellschaften haben an der Leitlinie mitgearbeitet. Um das zu organisieren und zu koordinieren, haben wir diverse Teilarbeitsgruppen gegründet –unter anderem meine AG zum Thema Todeswunsch. Hier kooperierten wiederum rund 20 Personen, die sowohl aktuelle Literatur umfassend ausgewertet als auch ihre eigenen Erfahrungen in die aktualisierte Richtlinie eingebracht haben.
Warum sollten sich insbesondere Geriater die Leitlinie genauer anschauen?
Das Sterben ist für Mediziner ein wichtiges und wiederkehrendes Thema im Arbeitsalltag. Unter diesem Aspekt können Geriater noch viel von Palliativmedizinern lernen. Gerade im Austausch mit Fachleuten können sich gute Erkenntnisse und Handlungsgewinne für den klinischen Geriater ergeben.
Vor welchen Herausforderungen stehen Geriater im Umgang mit sterbenden Patienten?
Es gibt eine gesellschaftliche Diskussion, die wir als Geriater, Palliativmediziner und Psychotherapeuten mit sehr viel Vorsicht betrachten müssen: die Vorstellung, dass man sich in einer gewissen Situation im hohen Alter aktiv aus dem Leben verabschieden sollte, beispielsweise durch den assistierten Suizid. Hintergründe dafür können zum Beispiel altruistische Abtretungswünsche, aber auch eine Entwertung der Erfahrungen von Abhängigkeit und Verbundenheit zugunsten einer massiven Betonung einer scheinbaren persönlichen Freiheit und Selbstbestimmung sein. Wenn wir diese Diskussion nicht aufmerksam verfolgen, könnte das zur Folge haben, dass ältere Patienten auch unter einen gesellschaftlichen Druck geraten, das heißt unter den Druck, sich gegen medizinische Behandlung zu entscheiden und für einen schnellen Tod.
Wie lassen sich die Leitlinien-Empfehlungen praktisch umsetzen?
Ich würde sagen: Schauen Sie sich in den nächsten Monaten auf der AWMF-Website die einzelnen Teilbereiche der S3-Leitlinie „Palliativmedizin für Patienten mit einer nicht-heilbaren Krebserkrankung“ genauer an! Thematisch ist das sehr gut heruntergebrochen, sodass sich jeder entsprechend seinem Fachgebiet bestimmte Aspekte heraussuchen und nachlesen kann.
Was hat Sie bei der Erarbeitung dieser Empfehlungen selbst noch etwas überrascht?
Innerhalb der AG „Todeswunsch“ hat mich überrascht, wie diskursiv wir auch innerhalb der Fachgruppe das Thema angegangen sind. Es gibt wirklich einen breiten gesellschaftlichen Streit über die Frage, wie das Sterben aussehen soll. An diesem Diskurs müssen wir uns auch weiterhin beteiligen.
Gibt es weitere Schritte, die sich aus der Leitlinien-Arbeit ergeben?
Das Wichtigste ist jetzt die aktualisierte Leitlinie zu nutzen, damit auch weitere Fachdiskussionen angeregt werden können. Schließlich sind Leitlinien mit evidenzbasierten Erkenntnissen eine gute Basis, auf der wir auch aus wissenschaftlicher Perspektive diskutieren können. Ein wichtiges Feld von vielen ist sicher das Thema Todeswunsch. Wir müssen die gesellschaftliche Debatte genau beobachten und vor diesem Hintergrund als Geriater unseren eigenen fachlichen Diskurs weiterführen und uns öffentlich zu Wort melden.
Wissen schneller teilen
Connect ist da! Der datenschutzkonforme Messenger-Dienst aus dem Hause Doctolib steht allen Mitgliedern der Deutschen Gesellschaft für Geriatrie (DGG) kostenfrei zur Verfügung. Jetzt herunterladen!
geriatrician-Merch

Stylish und bequem sind die T-Shirts, Hoodies und Jacken der DGG mit "geriatrician"-Aufschrift. Jetzt bestellen!
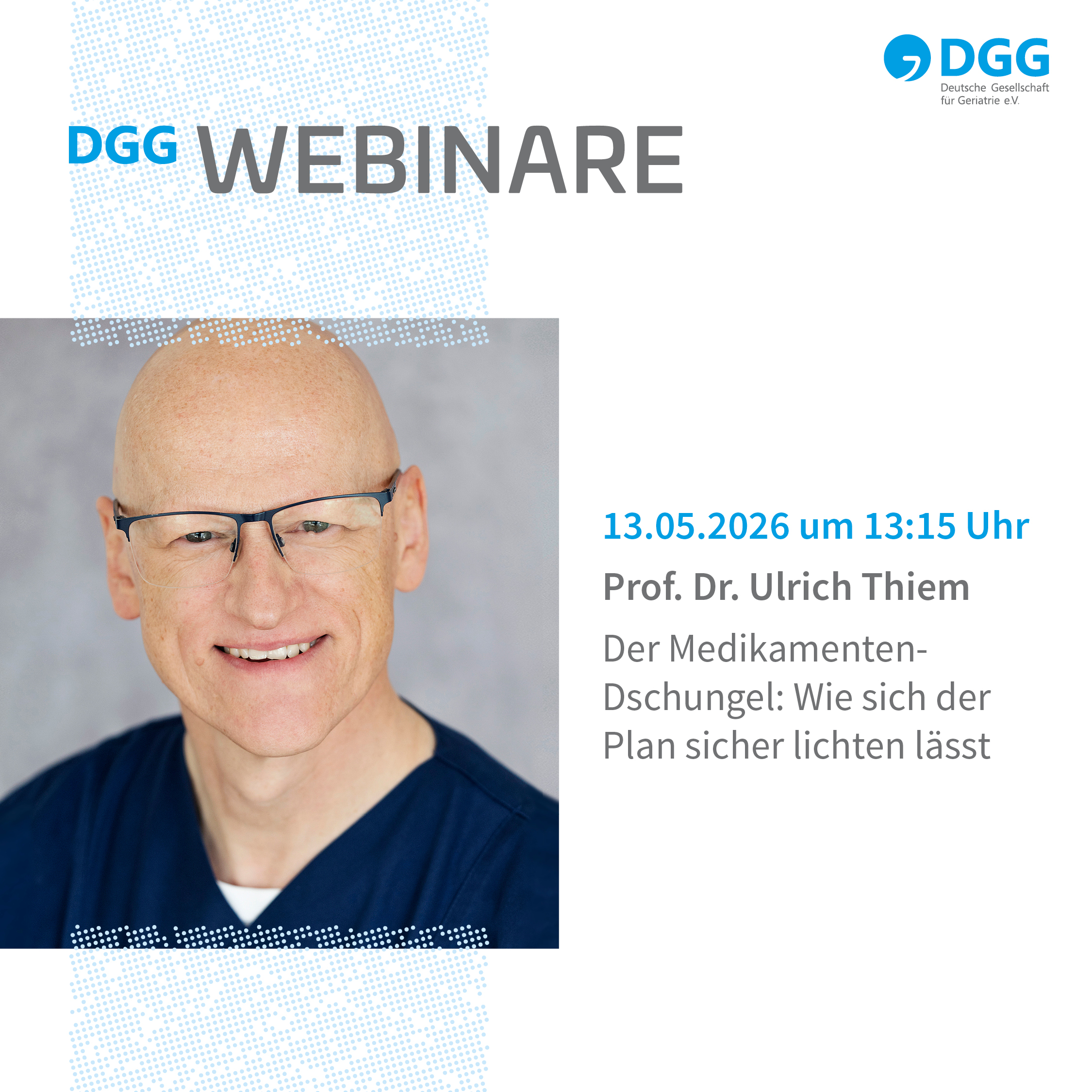
Jeden Monat neu: Die DGG-Webinare
Praxisnah. Interaktiv. Kostenlos.
Die neue Webinar-Reihe, jeden zweiten Mittwoch im Monat. Weitere Informationen, sowie Termine und Themen finden Sie hier.
Folgen Sie uns!

Immer aktuell und rund um die Geriatrie – wir freuen uns, wenn Sie der DGG auf LinkedIn folgen!
Aktuelle Veranstaltungen
Hier sehen Sie ausgewählte aktuelle Veranstaltungen. Alle Termine finden Sie in unserem