Aktuelle Meldungen
Leitlinie zur Fehl- und Mangelernährung bei älteren Menschen: „Klare Evidenz für viele Maßnahmen der Ernährungsmedizin“

(17.11.2020) Ernährung beeinflusst die Gesundheit und Prognose älterer Menschen. Fehl- und Mangelernährung können das Fortschreiten alterstypischer Krankheiten und Syndrome wie Sarkopenie und Sturzrisiko begünstigen. Die aktuelle Leitlinie „Klinische Ernährung und Flüssigkeitszufuhr in der Geriatrie“ der europäischen Fachgesellschaft für Klinische Ernährung und Stoffwechselkunde ESPEN gibt evidenzbasierte Empfehlungen, um Fehl- und Mangelernährung bei älteren Menschen zu verhindern und zu behandeln. „Die Leitlinie zeigt, dass hinter vielen Maßnahmen der Ernährungsmedizin klare wissenschaftliche Evidenz steht“, fasst Professorin Dorothee Volkert (Foto links) zusammen. Die Leiterin der Arbeitsgruppe „Ernährung und Stoffwechsel“ der Deutschen Gesellschaft für Geriatrie (DGG) ist Hauptautorin der Leitlinie. Im Doppelinterview erläutert sie zusammen mit Professor Rainer Wirth (Foto rechts), dem 2. Vorsitzenden der AG, welche Bedeutung die Leitlinie für die Arbeit in der Geriatrie hat.
Frau Professorin Volkert, Herr Professor Wirth, es hat dreizehn Jahre gedauert, bis diese Leitlinie neu aufgelegt wurde. Was sind die wichtigsten Neuerungen?
Volkert: Es gibt zum Thema Ernährung im Alter sehr viele Studien, die zeigen, dass man – beim richtigen Patienten angewandt – mit ernährungsmedizinischen Maßnahmen zum Beispiel die Mortalität und die Krankenhaus-Wiedereinweisungsrate senken oder funktionelle Parameter wie die Muskelkraft verbessern kann. Mittlerweile existieren für viele Fragen auch Meta-Analysen. Daher war eine Aktualisierung dringend notwendig. Zum Beispiel gibt es auch neue Erkenntnisse im Bereich der Proteinversorgung. Hier sind die Zufuhrempfehlungen angehoben worden. Und nachdem die Themen orale, enterale und parenterale Ernährung zuvor in getrennten Leitlinien behandelt wurden, haben wir diese Themen nun in einer Leitlinie zusammengefasst. Außerdem haben wir erstmalig das Thema Flüssigkeitsversorgung aufgenommen, das gerade in der Altersmedizin von besonderer Bedeutung ist.
Warum ist es so wichtig, dieses Thema in die Leitlinie integriert zu haben?
Volkert: Unzureichende Flüssigkeitsversorgung ist eine der häufigsten Diagnosen, wegen der ältere Menschen ins Krankenhaus eingewiesen werden. Dabei ist die Menge an Flüssigkeit, die ein älterer Mensch wirklich benötigt, weitgehend unklar. Es gibt kaum Untersuchungen dazu. Die Empfehlungen der Deutschen Gesellschaft für Ernährung sind Richtwerte und gelten nur für Gesunde. Wir haben uns speziell mit kranken älteren Menschen befasst und geben Empfehlungen zur Vorbeugung und Behandlung von Flüssigkeitsmangel bei dieser Zielgruppe, beispielsweise in Krankenhäusern und Pflegeheimen.
Was macht die Antwort auf die Frage, wie viel Flüssigkeit ein Mensch braucht, so schwierig?
Wirth: Anders als bei der Nährstoffzufuhr hängt die notwendige Flüssigkeitsmenge nicht nur von der Körpergröße und -zusammensetzung ab. Sie ist durch viele weitere Faktoren beeinflusst, wie durch die Medikation, etwa durch Entwässerungsmittel, durch die Umgebungstemperatur, Stichwort Hitzewelle, durch das Schwitzen bei körperlicher Aktivität, durch die Kleidung und durch die sonstige Ernährung, die normalerweise ungefähr ein Drittel der benötigten Flüssigkeitsmenge abdeckt. Bei Patienten kommen noch weitere Faktoren, z.B. Fieber oder Durchfälle dazu. Wegen dieser vielen Einflussfaktoren kann man keine für alle Menschen gültige Menge angeben, sondern nur einen groben Korridor.
Welche Themen konnten nicht in die Leitlinie aufgenommen werden?
Wirth: Ein kleines Manko ist, dass wir zum Thema Ernährung bei Demenz überhaupt keine Stellung bezogen haben. Wir haben dazu 2015 in der gleichen Fachgesellschaft eine umfangreiche Leitlinie publiziert und es ergab aktuell keinen Sinn, diese Arbeit zu wiederholen. Auch das Thema Ernährung bei Dysphagie ist nur sehr kurz behandelt worden, zu diesem Thema ist sehr viel in der Leitlinie zur klinischen Ernährung in der Neurologie, die 2017 veröffentlicht wurde, zu finden. Bei der nächsten Überarbeitung werden wir darüber nachdenken, auch diese Themen wieder in der Geriatrie-Leitlinie zu besprechen. Ansonsten ist die Leitlinie sehr umfassend.
Wie sieht die Methodik hinter der Leitlinie aus?
Volkert: Zuerst wurde systematisch in mehreren Datenbanken nach allen relevanten wissenschaftlichen Arbeiten gesucht. Alle ungefähr 6.000 Studien wurden von jeweils zwei Personen gesichtet und beurteilt, ob sie relevant für Fragestellungen der Geriatrie sind. Die relevanten Studien wurden dann nach einem vorgegebenen Schema bzgl. ihrer Stärken und Schwächen beurteilt und damit ihre Aussagekraft bewertet. Auf dieser Basis wurden die 82 Empfehlungen mit unterschiedlichen Evidenzgraden verfasst.
Was bringt die Leitlinie dem Geriater bei der täglichen Arbeit?
Wirth: Er kann sich auf die Leitlinie beziehen, um zu begründen, dass der Nutzen bestimmter ernährungsmedizinischer Maßnahmen, wie zum Beispiel die Gabe von bilanzierter Trinknahrung bei Patienten mit Mangelernährung, sehr gut wissenschaftlich bewiesen ist. Dadurch kann man Kollegen und andere Mitarbeiter im Gesundheitssystem wirksamer überzeugen, diese Therapien in den Behandlungsablauf zu integrieren. Mit dieser Leitlinie kann man auch bei Kostenträgern argumentieren, wenn diese die Vergütung solcher Maßnahmen ablehnen.
Volkert: Auch wenn sich ein Geriater fragt, ob ein Patient eine Magensonde braucht, welche Magensonde der Patient bekommen soll und wie die nachfolgende Versorgung aussieht, findet er Orientierung in der Leitlinie. Aber auch für die Frage, wie viel Flüssigkeit man einem älteren Menschen in einem Pflegeheim mindestens anbieten sollte, um auf der sicheren Seite zu sein, gibt sie ein Orientierungsmaß. Der Themenbogen der aktuellen Leitlinie ist also weit gespannt.
Zentrale Inhalte und Empfehlungen der Leitlinien wurden kürzlich auch in deutscher Sprache veröffentlicht:
Volkert D. Aktuelle ESPEN-Leitlinie Klinische Ernährung und Hydration in der Geriatrie. Dtsch Med Wochenschr 2020; 145(18): 1306-1314, DOI: 10.1055/a-0986-2892 und Aktuelle Ernährungsmedizin 2020; 45(05): 348-355, DOI: 10.1055/a-1210-8681.
Fotos (von links nach rechts):
Prof. Dr. Dorothee Volkert, Quelle: privat
Prof. Dr. Rainer Wirth, Quelle: Marien Hospital Herne
Wissen schneller teilen
Connect ist da! Der datenschutzkonforme Messenger-Dienst aus dem Hause Doctolib steht allen Mitgliedern der Deutschen Gesellschaft für Geriatrie (DGG) kostenfrei zur Verfügung. Jetzt herunterladen!
geriatrician-Merch

Stylish und bequem sind die T-Shirts, Hoodies und Jacken der DGG mit "geriatrician"-Aufschrift. Jetzt bestellen!
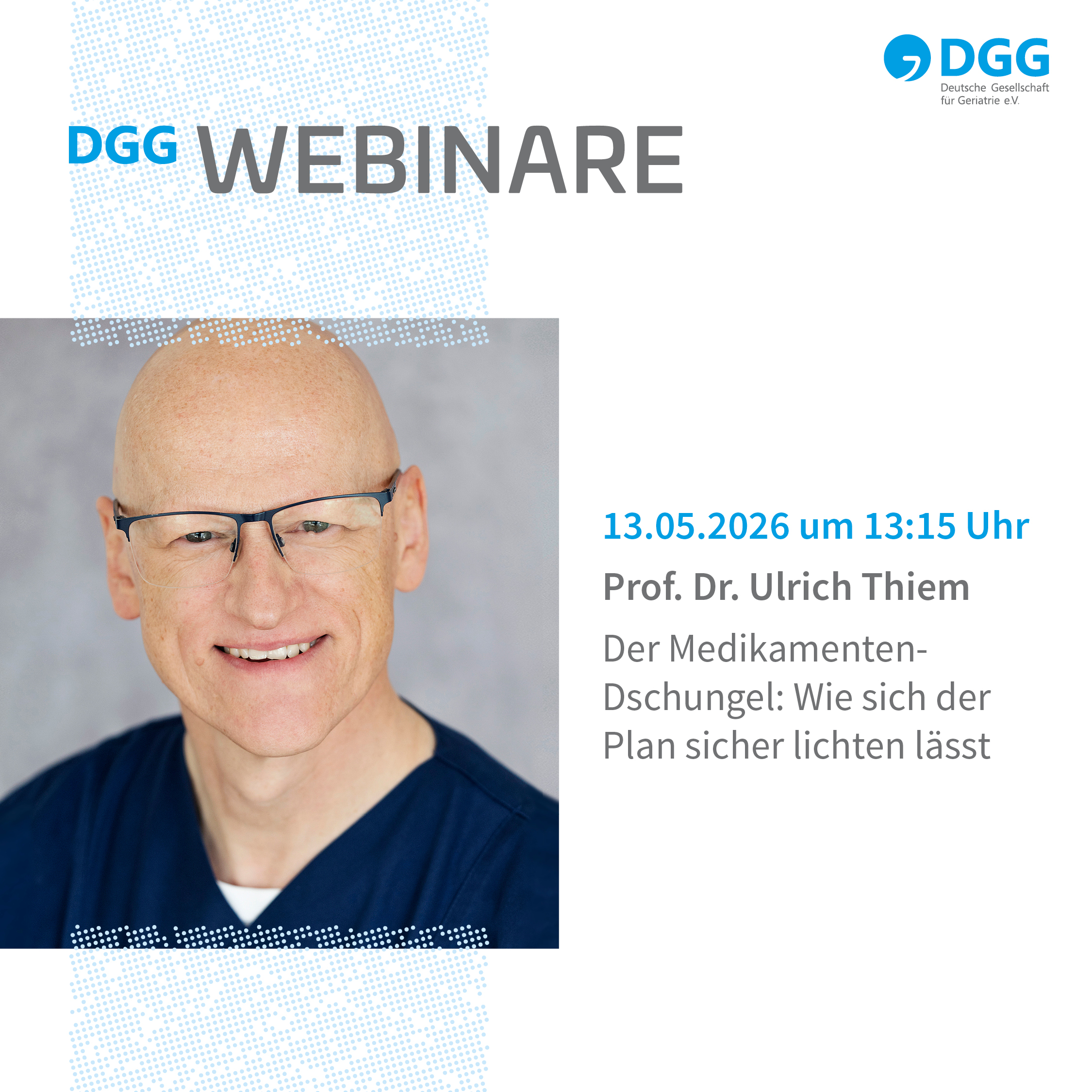
Jeden Monat neu: Die DGG-Webinare
Praxisnah. Interaktiv. Kostenlos.
Die neue Webinar-Reihe, jeden zweiten Mittwoch im Monat. Weitere Informationen, sowie Termine und Themen finden Sie hier.
Folgen Sie uns!

Immer aktuell und rund um die Geriatrie – wir freuen uns, wenn Sie der DGG auf LinkedIn folgen!
Aktuelle Veranstaltungen
Hier sehen Sie ausgewählte aktuelle Veranstaltungen. Alle Termine finden Sie in unserem